Globální Role Transplantace Ledviny
Mar 10, 2023
souhrn
Světový den ledvin 8. března 2012 poskytuje příležitost zamyslet se nad úspěšností transplantace ledvin jako terapie v konečné fázinemoc ledvinkterá předčí dialyzační léčbu jak kvalitou a kvantitou života, kterou poskytuje, tak i svou nákladovou efektivitou. Cokoli, co je levnější i lepší, ale není dominantní terapií, musí mít další nevýhody, které brání nahrazení veškeré dialyzační léčby transplantací. Překážky univerzální transplantace jako terapie konečného onemocnění ledvin zahrnují ekonomická omezení, která v některých zemích staví transplantaci přiměřeně na nižší prioritu než základy veřejného zdraví, jako je čistá voda, hygiena a očkování.
I v zemích s vysokými příjmy technické problémy chirurgického zákroku a důsledky imunosuprese omezují počet vhodných příjemců, ale hlavní konečná omezení počtu transplantací ledvin jsou nedostatek darovaných orgánů a omezená lékařská, chirurgická a ošetřovatelská pracovní síla. požadovaná odbornost. Tyto problémy mají řešení, která zahrnují celou škálu společenských, profesionálních, vládních a politických prostředí. Světový den ledvin je výzvou k poskytování transplantační terapie 1 milionu lidí ročně, kteří mají právo na ně prospěch.
Kromě toho bylo zjištěno, že extrakt zCistanchemůže být prospěšné proledvinaa krev. Cistanche obsahuje velké množství antioxidačních látek, které dokážou účinně inhibovat produkci volných radikálů a hrát anproti stárnutíaantioxidanttím zlepšuje funkci ledvinových tkání, čistí játra a ledviny, podporuje normální činnost ledvin a zlepšuje funkci ledvin doplňováním krve: Cistanche obsahuje léčivé složky, mimo jiné pro doplňování krve, inosin, glycyrrhizin, glykosidy , atd., které mohou účinně napomáhat oběhu ledvin, zlepšovat funkci ledvin a obnovovat zdravý krevní stav.

Klikněte na cistanche whole food product
Úvod
Transplantace ledvin je celosvětově uznávána jako významný pokrok moderní medicíny, který poskytuje vysoce kvalitní roky života pacientům s nevratným selháním ledvin [end-stage Renal Disease (ESRD)]. To, co bylo před 50 lety experimentální, riskantní a velmi omezenou možností léčby, je nyní rutinní klinickou praxí ve více než 80 zemích. To, co bylo kdysi omezeno na několik jedinců v malém počtu předních akademických center ve vysokopříjmových ekonomikách, nyní mění životy jako rutinní postup ve většině zemí s vysokým a středním příjmem, ale dokáže mnohem více. Největší počet transplantací se provádí ve Spojených státech, Číně, Brazílii a Indii, zatímco největší přístup populace k transplantacím je v Rakousku, Spojených státech, Chorvatsku, Norsku, Portugalsku a Španělsku.
Na celém světě stále existuje mnoho omezení v přístupu k transplantacím. Světový den ledvin 8. března 2012 se zaměří na obrovský potenciál transplantace ledvin, který může změnit život, jako výzvu pro politiky, korporace, charitativní organizace a zdravotníky. Tento komentář zvyšuje povědomí o progresivní úspěšnosti transplantace orgánů a zdůrazňuje obavy z omezeného přístupu ke komunitě a obchodování s lidskými orgány a komercialismu a zároveň zkoumá skutečný potenciál pro přeměnu transplantace ledvin na rutinní možnost léčby ESRD po celém světě.
Výsledky transplantace ledvin
První úspěšná transplantace orgánů je široce uznávána jako transplantace ledviny mezi identickými dvojčaty provedená v Bostonu 23. prosince 1954, která předznamenala začátek nové éry pro pacienty s ESRD.1
V letech vývoje mezi lety 1965 a 1980 se přežití pacientů postupně zlepšilo k 90 procentům a přežití štěpů vzrostlo z méně než 50 procent po 1 roce na alespoň 60 procent po transplantaci ledviny od prvního dárce na základě imunosuprese azathioprinem a prednisolonem. Zavedení cyklosporinu v polovině{6}}s bylo velkým pokrokem a vedlo k 1-ročnímu přežití více než 90 procent a přežití štěpů 80 procent. výhody kombinovaných imunosupresiv spolu se zlepšeným přizpůsobením a uchováním orgánů, stejně jako chemoprofylaxe oportunních infekcí, to vše přispělo k progresivnímu zlepšení klinických výsledků. Desenzibilizovaní příjemci transplantací ledvin od prvního zesnulého dárce a příjemci žijících dárců nyní mohou očekávat 1-roční přežití pacientů a transplantátů nejméně 95 procent a 90 procent, v tomto pořadí. pečlivě vybrané transplantace ABO nekompatibilní s krevní skupinou u příjemců s nízkým titrem ABO protilátek.3 I pro ty s vysokými titry dárcovských specifických lidských leukocytárních antigenů (HLA)-protilátek, které byly dříve netransplantovatelné, nyní lepší desenzibilizační protokoly4 a programy párové výměny ledvin5 poskytují skutečné příležitosti pro úspěšnou transplantaci.
Etnické menšiny a znevýhodněné populace nadále zažívají horší výsledky; Domorodí Kanaďané mají například nižší 10-roční přežití pacientů (50 procent vs. 75 procent) a štěpů (26 procent vs. 47 procent) ve srovnání s bělošskými pacienty.6 Afroameričtí příjemci transplantace ledviny mají kratší dobu přežití štěpu s asijskou, hispánskou a kavkazskou populací ve Spojených státech.7 Na Novém Zélandu, Maori a tichomořských ostrovech mají příjemci transplantací od zemřelých dárců 50% 8-roční přežití štěpu ve srovnání se 14 lety u nepůvodních příjemců, částečně kvůli rozdílům v úmrtnosti.8 Naproti tomu Rizvi a další9 navzdory prostředí s nedostatkem zdrojů uvádí 1- a 5-roční míru přežití 92 procent a 85 procent, v tomto pořadí, mezi 2249 žijícími- související transplantace ledvin v Pákistánu, zatímco v Mexiku bylo mezi 1356 transplantacemi provedenými v jediném centru hlášeno 90 % a 80 % 1-ročního přežití u transplantací ledvin od žijících a zemřelých dárců.10 I když je možné dosáhnout takového vynikající dlouhodobé výsledky, většina pacientů a jejich rodin v prostředí s chudými zdroji (méně bohatých) si nemůže dovolit vysoké náklady na imunosupresiva a antivirové léky potřebné ke snížení rizika ztráty štěpu a mortality.11

Místo transplantace ledviny v léčbě ESRD
Transplantace ledvin zlepšuje dlouhodobé přežití ve srovnání s udržovací dialýzou. U 46 164 pacientů na transplantační čekací listině ve Spojených státech mezi lety 1991 a 1997 byla úmrtnost příjemců transplantátu o 68 procent nižší než u pacientů, kteří zůstali na transplantační čekací listině po více než 3 letech sledování.12 Transplantovaní 20e{10} U ročních pacientů obou pohlaví se předpovídalo, že budou žít o 17 let déle než ti, kteří zůstali na čekací listině na transplantaci, což je účinek, který byl ještě výraznější u pacientů s diabetem.
Počet lidí, o nichž je známo, že mají ESRD, celosvětově rychle roste v důsledku zlepšených diagnostických schopností a také celosvětové epidemie diabetu 2. typu a dalších příčin chronického onemocnění ledvin (CKD). Náklady na dialýzu jsou drahé i pro rozvinuté země, ale pro mnoho rozvíjejících se ekonomik jsou nedostupné. Většina pacientů zahajujících dialýzu pro ESRD v zemích s nízkými příjmy zemře nebo ukončí léčbu během prvních 3 měsíců od zahájení dialýzy z důvodu omezení nákladů.13 Náklady na udržovací hemodialýzu se v jednotlivých zemích a systémech zdravotní péče značně liší.
V Pákistánu se uvádí, že udržovací hemodialýza činí 1680 USD ročně, což je mimo dosah většiny populace bez humanitární finanční pomoci.14 Navzdory příkladům zůstává jak poskytování hemodialyzačních zařízení, tak využívání peritoneální dialýzy velmi omezené ve středních a nízkých -příjmové země. Zatímco náklady na transplantaci převyšují náklady na udržovací dialýzu v prvním roce po transplantaci (např. v Pákistánu je to 5 245 USD oproti 1 680 USD v prvním roce), náklady jsou sníženy ve srovnání s dialýzou v následujících letech, zejména s příchodem nenákladné generické imunosuprese.15 Transplantace tak rozšiřuje dostupnost a snižuje celkové náklady na úspěšnou léčbu ESRD.
Preemptivní transplantace je atraktivní možností pro pacienty i plátce se sníženými náklady a lepším přežitím štěpu.16 Preemptivní transplantace je spojena s 25procentním snížením selhání transplantace a 16procentním snížením úmrtnosti ve srovnání s příjemci po transplantaci po zahájení dialýzy.17
Transplantace ledviny, je-li správně aplikována, je tak léčbou první volby pro pacienty s ESRD z důvodu nižších nákladů a lepších výsledků.
Globální rozdíly v přístupu k transplantaci ledvin
Podstatné rozdíly v přístupu k transplantacím na celém světě jsou znázorněny na obr. 1 [odvozeno od Světové zdravotnické organizace/organizace Mondiale de la Sante´ (WHO/OMS) Globální observatoř dárcovství a transplantací],18 který ukazuje vztah mezi četností transplantací. a index lidského rozvoje (HDI). V zemích s nízkým a středním HDI je snížený počet transplantací a velké rozšíření počtu transplantací i mezi bohatšími národy. Míra transplantací více než 30 na milion obyvatel (pmp) v roce 2010 byla omezena na západní Evropu, Spojené státy americké a Austrálii, s o něco širším rozšířením zemí dosahujících mezi 20. a 30. hodinou. Míry v Asii jsou obecně nízké, ačkoli počet transplantací je obzvláště vysoký v Číně.
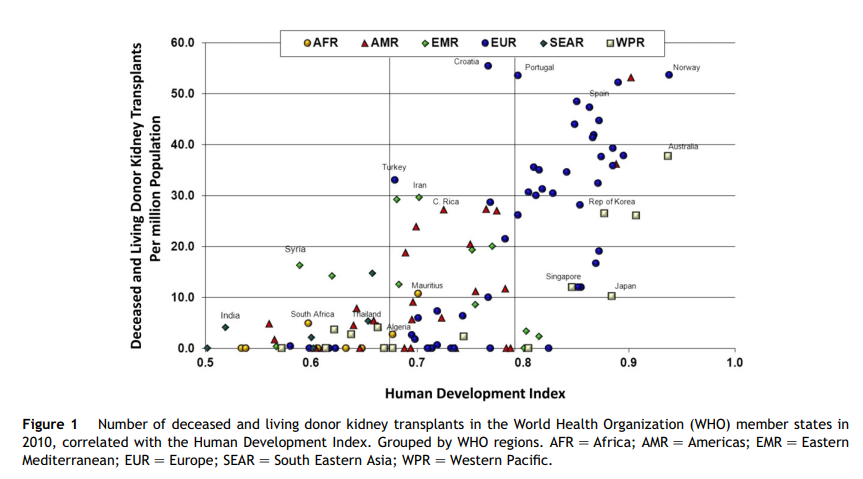
V rámci jednotlivých zemí také existují rozdíly v počtu transplantací mezi menšinami a jinými znevýhodněnými skupinami obyvatelstva. V Kanadě mají všechny menšinové skupiny výrazně nižší počet transplantací; ve srovnání s bělochy byla míra u domorodých a afrických Kanaďanů o 46 procent, 34 procent a 31 procent nižší.19 Ve Spojených státech je míra transplantací výrazně nižší u Afroameričanů, žen a chudí ve srovnání s bělochy, muži a bohatšími obyvateli.20 Podobná situace je v Austrálii, kde se domorodým Australanům daří hůře než domorodým Australanům (12 procent oproti 45 procentům) a na Novém Zélandu, kde jsou znevýhodněni obyvatelé Maorů a Tichomoří ( 14 procent vs. 53 procent).21 V Mexiku je míra transplantací mezi nepojištěnými pacienty 7 pmp ve srovnání se 72 pmp mezi pacienty se zdravotním pojištěním.22
Mnoho imunologických a neimunologických faktorů přispívá k sociálním, kulturním a ekonomickým rozdílům ve výsledcích transplantace, včetně biologických, imunitních, genetických, metabolických a farmakologických faktorů a také souvisejících komorbidit, doby na dialýze, charakteristik dárce a orgánů, socioekonomického stavu pacienta, medikace dodržování, přístup k péči a politiky veřejného zdraví.7 Rozvojové země mají často obzvláště nízkou míru transplantací nejen kvůli těmto mnoha vzájemně se ovlivňujícím faktorům, ale také kvůli horší infrastruktuře a nedostatečně vyškolené pracovní síle. Míra dárcovství od zemřelých může být také ovlivněna nedostatkem právního rámce upravujícího mozkovou smrt a náboženskými, kulturními a sociálními omezeními. Když se k těmto faktorům přidají obavy pacientů z úspěchu transplantace, zaujatost lékařů, komerční pobídky upřednostňující dialýzu a geografická odlehlost, špatný přístup k transplantacím je pro většinu světové populace téměř nevyhnutelný.
Zlepšení přístupu k transplantacím
Jak dárcovství od žijících dárců, tak dárcovství od zemřelých dárců jsou nyní WHO uznávány jako zásadní pro schopnost národů rozvíjet soběstačnost pro transplantaci orgánů. občanů. Rakousko, Spojené státy americké, Chorvatsko, Norsko, Portugalsko a Španělsko vynikají jako země s vysokou mírou zemřelých dárců orgánů a většina rozvinutých zemí se snaží jejich úspěch napodobit. Návrat k „dárcovství po srdeční smrti“ namísto nyní standardního „dárcovství po smrti mozku“ zvýšil počet zemřelých dárců orgánů v několika zemích, přičemž ve Spojených státech je nyní 2,8 dárců zesnulých (DCD) pmp a v Austrálii nyní 1,1 pm. vycházející z tohoto zdroje. Protokoly pro rychlé ochlazení a urgentní odebrání ledvin po srdeční smrti a za určitých okolností i jiných orgánů se během posledních 5 let vyvinuly s cílem zkrátit trvání a následky teplé ischemie.24 Další strategií pro zvýšení četnosti transplantací bylo rozšířit kritéria přijatelnosti pro zemřelé dárce orgánů. Takoví dárci s „rozšířenými kritérii“ vyžadují další zvážení a zvláštní souhlas příjemce. Existuje riziko přijetí ledviny podle „rozšířených kritérií“, protože transplantace jsou z dlouhodobého hlediska méně úspěšné, ale také riziko delšího čekání na dialýze u dárce podle standardních kritérií.
Bylo navrženo a implementováno několik strategií ke snížení rozdílů mezi znevýhodněnými populacemi. Transplantační společnost založila Globální alianci pro transplantace, aby snížila celosvětové rozdíly v transplantacích. Program zahrnuje shromažďování globálních informací, rozšiřování vzdělávání o transplantacích a vypracování pokynů pro dárcovství orgánů a transplantace. Program Global Outreach International Society of Nephrology (ISN) katalyzoval rozvoj programů transplantace ledvin ve velkém počtu zemí s cíleným stipendijním školením a vytvořením dlouhodobých institucionálních vazeb mezi rozvinutými a rozvíjejícími se transplantačními centry prostřednictvím programu Sister Center Program. To vedlo k zavedení úspěšné transplantace ledvin v zemích, jako je Arménie, Ghana a Nigérie, kde dříve žádná neexistovala, a také k rozšíření stávajících programů v Bělorusku, Litvě a Tunisku.
V Pákistánu byl úspěšně zaveden model spolupráce pro dialýzu a transplantaci mezi vládou a komunitou ve světě chudém na zdroje s vládní pomocí na infrastrukturu, veřejné služby, vybavení a až 50 procent provozního rozpočtu, zatímco komunita, včetně bohatých jednotlivců, korporací a veřejnosti, darují zbytek.14 V roce 2001 byla ve Střední Americe otevřena specializovaná jednotka dětské nefrologie a urologie v Nikaragui s finančními prostředky poskytnutými zpočátku Associazione per il Bambino Nefropatico, ledvinovou nadací. v italském Miláně, doplněné o konsorcium soukromých a veřejných organizací, včetně Mezinárodní asociace dětské nefrologie a nikaragujského ministerstva zdravotnictví. Následně nikaragujská vláda a místní ledvinová nadace uznaly úspěch programu a akceptovaly postupný převod nákladů na léčbu, včetně poskytování imunosupresivních léků pro transplantaci ledvin. Podobné úspěšné partnerství mezi vládou a soukromým sektorem bylo nedávno hlášeno v Indii.25
Celosvětově existují obrovské příležitosti k nápravě rozdílů v onemocnění ledvin a transplantacích, ale je důležité si uvědomit, že financování léčby ESRD by mělo být spojeno s financováním včasné detekce a prevence progresivních onemocnění ledvin, která vedou k ESRD. Komplexní programy by měly zahrnovat komunitní screening a prevenci CKD, zejména u vysoce rizikových populací, a také dialýzu a transplantaci pro ESRD.
Integrovaný přístup k rozšíření transplantací vyžaduje školicí programy pro nefrology, transplantační chirurgy, ošetřovatelský personál a koordinátory dárců; celostátně financované organizace pro odběr orgánů zajišťující transparentní a spravedlivé vyhledávání a přidělování; a zřízení národních registrů ESRD.

Etické výzvy a právní prostředí
Dopad celosvětového nedostatku dárců orgánů a dramatické rozdíly, které prokazují údaje WHO, se projevují mnoha různými způsoby, které vyžadují různé reakce. Ale jedním společným faktorem je relativní bohatství národa a jednotlivce. Nejméně transplantací dostávají chudí a bohatí jsou nejčastěji transplantováni buď ve své zemi, nebo nalezením orgánu nelegálním nákupem od chudých nebo popraveného vězně. Obchodování s lidskými orgány a komercializace prospěšného aktu dárcovství orgánů byly v 80. letech neobvyklé a extrémně nebezpečné, ale v 90. letech se staly častým (ale stále velmi nebezpečným) a nyní se na přelomu století staly děsivě rostoucím obchodem. . WHO odhaduje, že do roku 2005 bylo až 10 procent všech transplantací orgánů komerčního původu.
První hlavní zásady WHO v této oblasti byly dohodnuty v roce 1991 a jasně stanoveny rozhodnutím národních vlád zakázat komercializaci dárcovství orgánů a transplantací.27 Tento princip byl znovu jednomyslně potvrzen Světovým zdravotnickým shromážděním v roce 2010, kdy aktualizované pokyny WHO Byly schváleny zásady pro dárcovství a transplantaci lidských orgánů a tkání.28 Téměř všechny země s transplantačními programy a dokonce i některé bez aktivních programů zavedly tento zákaz komercializace do své legislativy, takže nákup nebo prodej orgánů je nezákonný. Bohužel to nezabránilo pokračování nelegálního obchodu v zemích, jako je Čína a Pákistán, ani to nezabránilo novým účastníkům tohoto lukrativního obchodu, aby využili zbídačenou a zranitelnou populaci svých vlastních nebo jiných národů k poskytování ledvin a dokonce i jater. pro zoufale bohaté, kteří potřebují transplantaci.
Samotný Írán tvrdí, že vyřešil národní soběstačnost pro transplantaci ledvin prostřednictvím schématu prodeje ledvin prodejci částečně vládou a částečně pacientem financovaným. Výsledný pomalý rozvoj dárcovství orgánů od zemřelých osob v Íránu omezující programy transplantací jater, srdce a plic, stejně jako rozdíl v socioekonomickém postavení mezi dárci a příjemci, svědčí o univerzálnosti problémů, které vyplývají z komercializace transplantací orgánů. Omezení transplantací pouze íránským státním příslušníkům v rámci tohoto programu však do značné míry zajistilo, že tento národní experiment nevedl k vytvoření komerčního obchodování s orgány přes íránské státní hranice.
Transplantační společnost a ISN zaujaly společný postoj proti drancování transplantační terapie a viktimizaci chudých a zranitelných ze strany lékařů a dalších poskytovatelů působících v těchto nelegálních programech. V roce 2008 se v Istanbulu sešlo více než 150 zástupců z celého světa z různých oborů zdravotní péče, rozvoje národní politiky, práva a etiky, aby prodiskutovali a definovali profesní principy a standardy pro transplantaci orgánů. Výsledná Istanbulská deklarace29 byla nyní schválena více než 110 odbornými a vládními organizacemi a mnoha z těchto organizací byla implementována s cílem odstranit transplantační turistiku a posílit etické praktiky transplantací na celém světě.30

souhrn
Přetrvávají velké problémy s poskytováním optimální léčby ESRD na celém světě a potřeba, zejména v ekonomikách s nízkými příjmy, nařídit větší zaměření na komunitní screening a implementaci jednoduchých opatření k minimalizaci progrese CKD. Nedávné označení onemocnění ledvin jako důležitého nepřenosného onemocnění na zasedání OSN na vysoké úrovni o nepřenosných onemocněních (NCD) je jedním krokem tímto směrem.31 Ale programy včasné detekce a prevence nikdy nezabrání ESRD u každého CKD a transplantace ledviny je zásadní, životaschopná, nákladově efektivní a život zachraňující terapie, která by měla být stejně dostupná všem lidem v nouzi. Může to být jediná udržitelná možnost dlouhodobé léčby ESRD v zemích s nízkými příjmy, protože je levnější a poskytuje pacientům lepší výsledky než jiná léčba ESRD. Úspěšnost transplantací však není na celém světě rovnoměrná a stále existují značné rozdíly v přístupu k transplantacím. I nadále nás trápí komercializace transplantací od žijících dárců a vykořisťování zranitelných populací za účelem zisku.
K dispozici jsou řešení. Patří mezi ně prokazatelně úspěšné modely programů transplantace ledvin v mnoha rozvojových zemích; rostoucí dostupnost levnějších generických imunosupresiv; zlepšené možnosti klinického školení; vládní a profesní směrnice upravující zákaz komercializace a definující profesionální standardy etické praxe; a rámec pro každý národ k rozvoji soběstačnosti v transplantaci orgánů prostřednictvím zaměření jak na dárcovství od žijících dárců, tak zejména na programy dárcovství orgánů od zemřelých řízených na národní úrovni. ISN a Transplantation Society se zavázaly spolupracovat v koordinovaných společných globálních osvětových programech s cílem pomoci zavést a rozvíjet vhodné programy transplantace ledvin v zemích s nízkými a středními příjmy s využitím jejich značné společné odbornosti. Světový den ledvin 2012 se zaměřuje na pomoc při šíření tohoto poselství vládám, všem zdravotnickým úřadům a komunitám po celém světě.

Reference
1. Murray JE. Ronald Lee Herrick Memorial: 15. června, 1931- 27. prosince 2010. Am J Transplant 2011;11:419.
2.[přístup 29.11.11].
3. Shimmura H, Tanabe K, Ishida H, Tokumoto T, Ishikawa N, Miyamoto N, et al. Nedostatek korelace mezi výsledky ABO inkompatibilní transplantace žijících ledvin a titry protilátek anti-ABO krevní skupiny za naší současné imunosuprese. Transplantace 2005;80:985e8.
4. Peng A, Vo A, Jordan SC. Transplantace pacienta vysoce senzibilizovaného lidským leukocytárním antigenem: dlouhodobé výsledky a budoucí směry. Transplant Rev 2006;20:46e156.
5. Warren DS, Montgomery RA. Nekompatibilní transplantace ledvin: poučení z desetiletí desenzibilizace a párové výměny ledvin. Immunol Res 2010;47:257e64.
6. Weber CLC, Rush DN, Jeffery JR, Cheang M, Karpinski ME. Výsledky transplantace ledvin u kanadských domorodců. Am J Transplant 2006;6:1882e9.
7. Gordon EJ, Ladner DP, Caicedo JC, Franklin J. Rozdíly ve výsledcích transplantace ledvin: přehled. Semin Nephrol 2010;30: 81e9.
8. Collins JF. Onemocnění ledvin u Maorů a Tichomoří na Novém Zélandu. Clin Nephrol 2010;74:S61e5.
9. Rizvi SAH, Naqvi SAA, Zafar MN, Hussain Z, Hashmi A, Hussain M a kol. Živé transplantace ledvin s celoživotním sledováním. Vzor pro rozvojový svět. Clin Nephrol 2010;74(Suppl. 1):S142e9.
10. Monteon FJ, Gomez B, Valdespino C, Chavez S, Sandoval M, Flores A a kol. Zkušenosti s transplantací ledvin v nemocnici de Especialidades, Centro Medico Nacional de Occidente, IMSS, Guadalajara Mexiko. Clin Transplant 2003:165e74.
11. Jha V. Současný stav péče o nemoc v konečném stádiu v jižní Asii. Ethn Dis 2009;1(Suppl. 1):S27e32.
12. Wolfe RA, Ashby VB, Milford EL, Ojo AO, Ettenger RE, Agodoa LY a kol. Porovnání mortality u všech dialyzovaných pacientů, dialyzovaných pacientů čekajících na transplantaci a příjemců první kadaverózní transplantace. New Engl J Med 1999; 341:1725e30.
13. Sakhuja V, Sud K. Konečné stádium onemocnění ledvin v Indii a Pákistánu: zátěž nemocí a problémy s řízením. Kidney Int 2003;83: S115e8.
14. Rizvi SA, Naqvi SA, Zafar MN, Hussain Z, Hashmi A, Hussain M, et al. Model transplantace ledvin pro rozvojové země. Am J Transplant 2011;11:2302e7.
15. Sud K, Sakhuja V, Pandey R, Singh B, Kohli HS, Jha V, et al. Bioekvivalence dvou mikroemulzních přípravků cyklosporinu u příjemců renálního transplantátu se stabilní funkcí štěpu. Indian J Nephrol 1999;9:83e91.
16. Meier-Kriesche HU, Kaplan B. Čekací doba na dialýze jako nejsilnější ovlivnitelný rizikový faktor pro výsledky transplantace ledvin. Transplantace 2002;74:1377e81.
17. Kasiske BL, Snyder JJ, Matas AJ, Ellison MD, Gill JS, Kausz AT. Preventivní transplantace ledviny: výhoda a výhoda. J Am Soc Nephrol 2002;13:1358e64.
18.[přístup 29.11.11].
19. Yeates K. Zdravotní rozdíly u onemocnění ledvin v Kanadě. Semin Nephrol 2010;30:12e8.
20. Alexander GC, Sehgal AR. Bariéry kadaverózní transplantace ledvin mezi černochy, ženami a chudými lidmi. JAMA 1998; 280:1148e52.
21. McDonald S. Výskyt a léčba ESRD u původních obyvatel Australasie. Clin Nephrol 2010;74 (Suppl. 1): S28e31.
22. Garcia-Garcia G, Renoirte-Lopez K, Marquez-Magan˜a I. Disparity v renální péči v Jalisco, Mexiko. Semin Nephrol 2010;30:3e7.
23. 3. globální konzultace WHO březen 2010. Dárcovství orgánů a transplantace: snaha o dosažení soběstačnosti. Transplantace 2011;15:S27e114.
24. Bernat JL, D'Alessandro AM, Port FK, Bleck TP, Heard SO, Medina J a kol. Zpráva z národní konference o dárcovství po srdeční smrti. Am J Transplant 2006;6:281e91.
25. Abraham G, John GT, Sunil S, Fernando EM, Reddy YNV. Vývoj transplantace ledvin v Indii za poslední čtyři desetiletí. NDT Plus 2010;3:203e7.
26. Shimazono Y. Stav mezinárodního obchodu s orgány: prozatímní obrázek založený na integraci dostupných informací. Bull World Health Organ 2007;85:955e62.
27. 44. Světové zdravotnické shromáždění, usnesení a rozhodnutí. Ženeva, Švýcarsko: Světová zdravotnická organizace; 1991 (WHA 44/1991/REC/1). Příloha 6. 29.
28. Světové zdravotnické shromáždění. 63.22/2010.
29. Účastníci mezinárodního summitu o transplantační turistice a obchodování s orgány, který svolala Transplantační společnost a Mezinárodní společnost nefrologie, Istanbul, Turecko, duben 30-2. května 2008. Istanbulská deklarace o obchodování s orgány a transplantační turistice. Transplantace 2008;86:1013e8.
30. Delmonico FL, Domı´nguez-Gil B, Matesanz R, Noel L. Výzva k odpovědnosti vlády za dosažení národní soběstačnosti v dárcovství orgánů a transplantacích. Lancet 2011;378:1356.
31. Valné shromáždění Organizace spojených národů. Politická deklarace zasedání Valného shromáždění na vysoké úrovni o prevenci a kontrole nepřenosných nemocí. A/66/L.1. 16. září 2011.
For more information:1950477648nn@gmail.com
